Cuprins
- Definitia varicelor esofagiene
- Cauzele de aparitie ale varicelor esofagiene
- Simptomatologie
- Investigatii necesare pentru stabilirea prezentei varicelor esofagiene
- Tratamentul varicelor esofagiene
Definitia varicelor esofagiene
Varicele esofagiene reprezinta dilatatii venoase permanente, sinuoase, localizate in submucoasa esofagiana, aparuta ca urmare a hipertensiunii portale cronice.
Cauzele de aparitie ale varicelor esofagiene
Principala cauza de aparitie a varicelor esofagiene este reprezentata de catre hipertensiunea portala reflectata in portiunea esofagiana inferioara si a cardiei, acolo unde exista una dintre comunicarile anatomica intre circulatia portala si cea cava cauzata de ciroza hepatica (de etiologie virala sau alcoolica).
O alta cauza de aparitie a varicelor esofagiene o constituie existenta tumorilor mediastinale compresive la nivelul venei cave superioare, care determina cresterea presiunii venoase si aparitia dilatatiilor venoase. Alti factori favorizanti ai varicelor esofagiene pot fi:
- ocluzia venei porte extrahepatice-posttraumatica, in pancreatita cronica, datorata starilor protrombotice sau policitemiei vera;
- steatoza hepatica, amiloidoza;
- carcinom hepatocelular, carcinom pancreatic;
- hipertensiunea portala non cirotica.
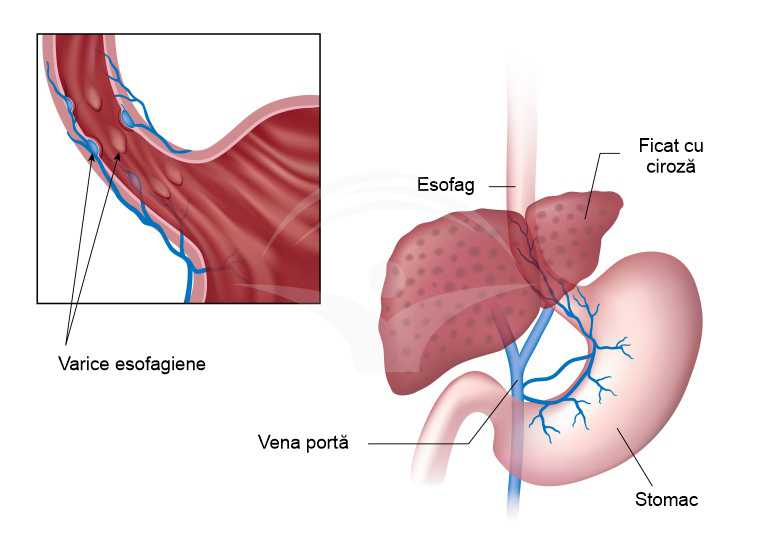
Simptomatologie
Singurul semn specific varicelor esofagiene il constituie hemoragia digestiva superioara nedureroasa (hematemeza) care apare in momentul ruperii acestora, in afara acestui eveniment boala evoluand asimptomatic. Simptomele clinice care insotesc insa dilatatiile varicoase sunt sugestive cirozei hepatice decompensate - ficat marit in volum de consistenta dura, splenomegalie, modificarile venoase precedand aparitia ascitei.
Investigatii necesare pentru stabilirea prezentei varicelor esofagiene
Examenul radiologic cu bariu in strat subtire si endoscopia digestiva superioara (efectuata in lipsa evenimentelor hemoragice, dupa golirea continutului gastric) sunt investigatiile de tip imagistic utilizate pentru stabilirea diagnosticului pozitiv.
EDS este efectuata de catre medicul specialist dupa administrarea unui anestezic local, prin introducerea unui tub flexibil (endoscop) prin cavitatea bucala, moment in care pacientul trebuie sa efectueze miscari de deglutitie succesive, astfel incat sa faciliteze ajungerea endoscopului la nivel esofagian. Varicele esofagiene sunt vizibile sub forma unor vene turgescente, sinuoase, inchise la culoare imediat sub mucoasa esofagiana.
Tratamentul varicelor esofagiene
Profilaxia rupturii de varice esofagiene se face in cazul bolnavilor cu varice de gradul II si III care nu au sangerat niciodata (profilaxie primara) sau la pacientii care au avut un episod hemoragic (profilaxie secundara) cu ajutorul:
- Beta blocantelor care scad intoarcerea venoasa;
- Nitrati in cazul in care pacientul prezinta contraindicatii ale betablocantelor ( hipotensivi, blocuri cardiace, astmatici);
- Asociere de propranolol si nitrati.
Varicele rupte cu hemoragie digestiva superioara reprezinta o urgenta chirurgicala si sunt tratate prin tehnica ligaturarii elastice folosind inele de cauciuc. Scleroza endoscopica a varicelor constituie o metoda minim invaziva de tratament care utilizeaza substante sclerozante de tipul alcoolului absolut pentru tratarea dilatatiilor venoase, in prima faza fiind abordate varicele care sangereaza apoi fiind tratate in sedinte consecutive si alte grupe variceale (cu interval de 7-10 zile de pauza intre sedinte).
In situatia in care nu se obtine o hemostaza eficienta prin metodele anterior mentionate se mai poate utiliza hemostaza prin compresie cu ajutorul sondei cu balonas Sengstaken-Blackmore eficienta in 70-80% din cazuri. Pentru bolnavii care prezinta hemoragii recurente si ascita refractara se mai poate incerca reducerea presiunii portale prin intermediul unui sunt portosistemic trans jugular, insa cea mai buna optiune de tratament chirurgical este reprezentata de transplantul hepatic.
Afla mai multe:
- Placement of Nasogastric Tubes and Esophageal Stethoscopes in Patients with Documented Esophageal Varices - https://journals.lww.com/anesthesia-analgesia/Citation/1988/03000/Placement_of_Nasogastric_Tubes_and_Esophageal.14.aspx
- Varices of the Upper Esophagus in Superior Vena Caval Obstruction - https://pubs.rsna.org/doi/abs/10.1148/81.6.945
- DSC examination of the esophagus after implantation of special stents, designed for the management of acute esophagus variceal bleeding - https://link.springer.com/article/10.1007/s10973-008-9412-5




