Cuprins
- Ce este lupusul eritematos?
- Care sunt cauzele LES?
- Simptome lupus
- Diagnosticul in lupus
- Care este tratamentul in lupus?
Sumar: - Lupusul eritematos sistemic afecteaza frecvent femeile tinere. |
Ce este lupusul eritematos?
Lupusul eritematos sistemic LES face parte din categoria bolilor autoimune cu evolutie cronica, datorata unui proces inflamator cronic difuz cu afectare multiorganica: tegument, articulatii, sistem nervos central, pulmonar, cardiac si renal. LES este o boală autoimună care se datoreaza productiei de autoanticorpi (anticorpi indreptati catre celulele proprii organismului) de catre sistemul imunitar, care afecteaza tesuturile proprii, sanatoase ale pacientului. Cu alte cuvinte sistemul imun responsabil de combaterea infectiilor si a patogenilor din organism ataca tesuturile sanatoase proprii, favorizand aparitia inflamatiei cronice si a manifestarilor clinice specifice lupusului.
Boala se manifesta mai frecvent la persoanele de sex feminin cu varste cuprinse intre 15-45 de ani, fiind rar intalnita la copii sub 5 ani sau inainte de adolescenta. Lupusul neonatal reprezinta o forma particulara a bolii rar intalnita in practica medicala curenta care se datoreaza transmiterii autoanticorpilor anti-SSA/Ro si anti SSB/La de la mama la fat in timpul sarcinii. Lupusul neonatal se manifesta la nou nascuti sub diferite forme putand determina afectare cutanata, cardiaca, hematologica, hepatobiliara sau neurologica.
Care sunt cauzele LES?
Anomaliile imunologice constatate la persoanele cu lupus se datoreaza scaderii sensibilitatii limfocitelor B, aparitia interactiunilor patologice dintre limfocitele hiperreactive de tip B si T, sintezei accelerate de autoanticorpi prin activarea celulelor policlonale B si clearence ul scazut (indepartarea din organism) a complexelor specifice antigen anticorp. Mecanismele patologice care determina aparitia lupusului includ limfocitele B si T, celulele dendritice, macrofagele si monocitele sintetizate sub inflenta sistemului imun hiperreactiv.
Cauzele exacte care determina aparitia lupusului nu au fost inca identificate insa a fost observata o predispozitie genetica a bolii fapt care explica aparitia manifestarilor patologice pe parcursul mai multor generatii succesive de indivizi apartinand aceleiasi familii.
In afara factorilor genetici implicati in aparitia lupusului, s a observat o prevalenta inalta a bolii la persoanele de sex feminin strans legata de producerea estrogenului, care determina o incidenta mai mare a bolii in cazul femeilor insarcinate si al celor aflate inainte de menstruatie (perioade asociate cresterii de hormoni estrogeni). Inca sunt in desfasurare studii care sa confirme rolul estrogenului in modularea sintezei de citokine proinflamatorii la persoanele de sex feminin diagnosticate cu lupus.
Factorii de risc care pot contribui la aparitia LES sunt reprezentati in mod frecvent de catre:
- Expunerea prelungita la radiatii solare sau la becurile cu fluorescenta;
- Administrarea anumitor medicamente cum sunt sulfasalazina, diureticele, biseptolul, tetraciclinele care sensibilizeaza tegumentul la radiatiile solare;
- Infectiile de cauza virala;
- Stresul emotional intens.
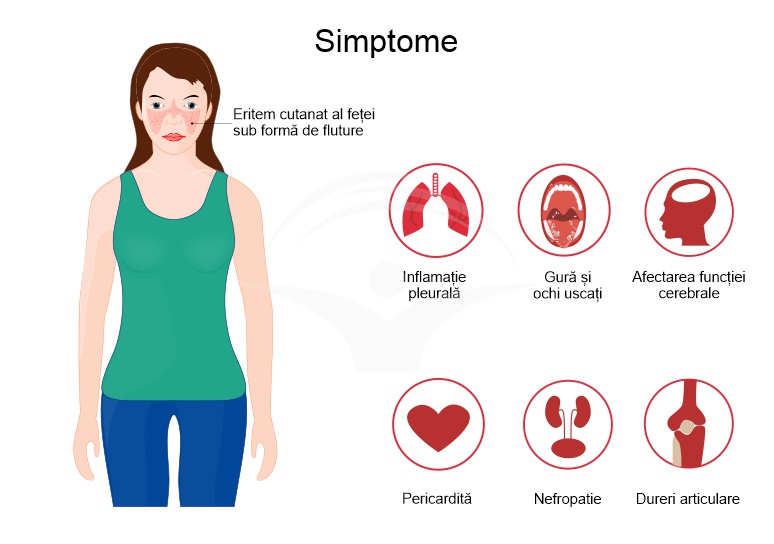
Simptome lupus
Simptomatologia clinica a pacientilor cu lupus variaza de la caz la caz si depinde de extinderea proceselor autoimune la nivelul diverselor sisteme si organe, fiind in general reprezentata de:
- oboseala accentuata si stare generala alterata, astenie, uneori scadere ponderala neintentionata;
- manifestari musculoscheletale dureroase de tipul durerilor articulare, mialgiilor si inflamatorii de tipul artritelor si miozitelor;
- manifestari cutanate reprezentate de eruptii eritematoase caracteristice la nivelul fetei dispuse in “aripi de fluture”, care cuprind pometii si baza nasului; eruptiile de culoare rosu-violaceu cu aspect solzos la nivelul scalpului, fetei, gatului si uneori al toracelui apar mai ales dupa expunerea la soare;
- manifestarile hematologice sunt reprezentate de sindroame anemice hemolitice datorate distructiei eritrocitare accelerate si pot fi insotite de leucopenie (scaderea numarului de leucocite), trombocitopenie (scaderea numarului de trombocite);
- manifestarile cardiace si pulmonare se datoreaza inflamatiei de la nivelul sistemului respirator care poate evolua cu aparitia pleureziilor in timp ce la nivel cardiac poate favoriza aparitia miocarditelor; lupusul eritematos sistemic reprezinta si factor de risc independent pentru dezvoltarea aterosclerozei prin mentinerea unui status inflamator cronic la nivel endotelial care favorizeaza remodelarea la nivel vascular;
- afectarea sistemului nervos central este data de prezenta manifestarilor neuropsihice (dificultati de concentrare si memorare, modificari ale dispozitiei, depresie);
- afectarea renala constituie cea mai importanta manifestare a lupusului eritematos si apare in stadiile avansate de boala, putand duce la nefropatie lupica;
- sindromul antifosfolipidic este determinat de actiunea anticorpilor anti fosfolipidici generati de catre sistemul imun in evolutia bolii si sunt responsabili de aparitia trombozelor recurente sau al avorturilor spontane repetate.
In etapele initiale de evolutie, lupusul este de obicei asimptomatic, pacientii acuzand rareori prurit (mancarimi ale pielii) sau durere locala. Leziunile pot evolua insa in timp cu aparitia unei atrofii cicatriceale ale tegumentului sau cu extinderea lor la nivelul mucoasei bucale si a limbii. In lipsa unui tratament care sa ii stagneze evolutia, lupusul eritematos sistemic avanseaza repede in organism si poate afecta sistemul nervos central (apar crizele convulsive), rinichii (nefropatie lupica), cordul (pericardita de cauza autoimuna), plamanii (inflamatia pleurala) sau organele hematopoietice.
Diagnosticul in lupus
Datorita polimorfismului manifestarilor la nivelul organismului, abordarea acestei patologii autoimune este de cele mai multe ori multidisciplinara si include participarea medicului dermatolog, reumatolog, alergolog sau internist in functie de severitatea si extinderea afectiunii.
Diagnosticul de lupus este bazat pe o serie de criterii clinice si de laborator, investigatiile paraclinice utilizate in mod uzual pentru diagnosticarea afectiunii fiind reprezentate de anticorpii antinucleari ANA (anticorpi impotriva nucleului celular), anticorpii anti ADN nativi (anticorpi indreptati impotriva materialului genetic celular),anticorpii anti RNP (anticorpi indreptati impotriva particulelor ribonucleoproteice nucleare mici) si autoanticorpii anti Sm (majoritatea persoanelor cu LES prezinta rezultat pozitiv pentru anticorpii anti SM).
Evaluarea starii generale a pacientului si a gradulului de afectare organica este realizata prin intermediul investigatiilor de laborator care cuprind in mod uzual: hemoleucograma completa, VSH, teste ale functiei hepatice (TGO, TGP) si ale celei renale (uree, creatinina serica, proteine urinare), electroforeza proteinelor serice dar si examenul sumar de urina.
Investigatiile imagistice utilizate pentru monitorizarea evolutiei lupusului eritematos sistemic sunt reprezentate de catre radiografia si tomografia computerizata toracica, ecografia cardiaca si rezonanta magnetica nucleara cerebrala (in cazurile de lupus care evolueaza cu episoade convulsive sau accidente vasculare cerebrale). In anumite situatii, medicul curant poate indica necesitatea efectuarii unei biposii tegumentare sau renale pentru evidentiarea modificarilor celulare datorate inflamatiei cronice si evaluarea extinderii proceselor distructive autoimune.
Care este tratamentul in lupus?
Tratamentul lupusului este prescris in functie de manifestarile specifice fiecarui caz in parte si al extinderii la nivelul organismului al proceselor inflamatorii autoimune.
Lupusul este o boala cronica a carei medicatie necesita administrarea de tratament pe baza de corticosteroizi sistemici care au principalul rol de a inhiba producerea de anticorpi în organism, cu atenuarea proceselor inflamatorii si a durerii.
Utile sunt si alte imunosupresoarele de tipul metotrexatului si a clorambucilului, in timp ce antimalaricele sunt recomandate formelor usoare de boala cu atingere sistemica moderata. Terapia cu anticorpi monoclonali anti BAFF are ca scop diminuarea proceselor de maturare a limfocitelor B in diferite stadii de evolutie si reducerea raspunsului inflamator sistemic generat de formarea complexelor imune.
Forma de administare a medicatiei in cazul pacientilor cu lupus depinde de severitatea bolii, tratamentul putand fi administrat parenteral, oral sau sub forma de topice (creme si unguente). Alaturi de tratamentul medicamentos al lupusului, este recomandata evitarea la radiatii solare, stoparea umatului, adoptarea unei diete adecvate, mentinerea activitatii fizice moderate si respectarea programului de vizite medicale regulate.
- Particularităţile patologiei cardiovasculare în Lupusul Eritematos Sistemic - http://www.cnaa.md/thesis/13492/
- Ce este nou in tratamentul Lupusului Eritematos Sistemic? - https://www.maedica.ro/articles/JMR/2005/2005_Vol3_No3-4/2005_Vol3_No3-4_pg54-58.pdf
- Anemia bolii cronice în Lupus Eritematos Sistemic - https://ibn.idsi.md/ro/vizualizare_articol/16476
Intrebari Frecvente (FAQ)
Ce tip de persoane sunt cele mai frecvent afectate de lupus eritematos sistemic?
Lupusul eritematos sistemic afecteaza in general persoanele de sex feminin cu varste intre 15 si 45 de ani, fiind rar intalnit la copii cu varste sub 5 ani.
Care sunt principalele cauze ale lupusului eritematos sistemic?
Cauzele exacte ale lupusului nu sunt complet clarificate, dar se considera ca anomaliile imunologice, predispozitia genetica si factorii hormonali, cum ar fi estrogenul, joaca un rol important in dezvoltarea bolii.
Cum se manifesta lupusul eritematos sistemic?
Simptomele lupusului variaza, dar pot include oboseala, dureri articulare, eruptii cutanate specifice, afectari hematologice, cardiovasculare sau renale, avand potentialul de a progresa aleatoriu in severitate si extindere.
Cum se stabileste diagnosticul de lupus eritematos sistemic?
Diagnosticul de lupus se bazeaza pe criterii clinice si de laborator, inclusiv teste pentru anticorpi specifici si evaluarea starii de sanatate a pacientului prin analize de sange si investigatii imagistice.



